Bien le bonjour !
Que ce soit dans des séries télés, des articles sur internet ou dans la vie courante, nous avons souvent des idées reçues à propos du secourisme et de la médecine. Le but de cet article est justement de débusquer les plus courantes et de démêler le vrai du faux. Aucun prérequis n’est nécessaire pour lire cet article.
Les sections de cet article sont toutes indépendantes des autres. Vous pouvez donc les lire dans l’ordre que vous voulez.
Attention, les aspects législatifs de certains points abordés dans cet article ne sont valables qu’en France. Le reste est, a priori, valable partout.
- Un décès, ça se déclare !
- Une langue, ça ne s'avale pas
- La trachéotomie, crainte et adulée
- Le défibrillateur n'est pas une solution miracle
- L'alcool n'est pas l'antiseptique de choix
- Les médecins légistes ne font pas que des autopsies
Un décès, ça se déclare !
Si vous avez déjà regardé des séries policières, vous avez sûrement déjà remarqué une chose : à chaque fois que la cavalerie arrive, le corps est pour ainsi dire intact. Aucun vêtement retiré, aucun matériel de secours présent à proximité. Parfois même aucune équipe de secours sur place.
Sauf que dans la vraie vie, ça ne se passe pas comme ça. Un policier n’est pas habilité à déclarer un décès. Quand une personne est trouvée inanimée, tout ce qu’un policier peut faire, c’est prévenir les secours et tenter si possible un massage cardiaque. En France, seul un médecin est habilité à déclarer qu’une personne n’est plus en vie. Les non-médecins ne peuvent que constater l’absence de signes vitaux, et cela a une importance : un témoin (policier ou non) face à une personne en état de mort apparente est dans l’obligation légale de demander la venue d’un médecin, sous peine d’être accusée de non-assistance à personne en danger.
Carrément ? Mais si on sent pas le pouls de la victime et qu’elle ne respire pas, c’est qu’elle est morte, non ?
Eh bien… Non. Dans certains cas, le cœur peut ralentir son activité à un point tel qu’on ne le sent plus battre. Par exemple, en cas d’hypothermie sévère, le rythme cardiaque peut atteindre une pulsation par minute. La victime peut aussi avoir une paralysie des muscles respiratoires mais avoir des fonctions cérébrales normales, dans ce cas elle aura simplement besoin d’une assistance respiratoire.
Ainsi, toute personne décédée doit l’être selon l’avis d’un médecin, qui ne déclarera le décès qu’après avoir estimé les chances de survie de la victime aux urgences. Donc, à moins que la victime ait eu le cœur transpercé par un pieu ou que sa tête ait été séparée du reste de son corps, il est possible qu’elle soit encore en vie.
Si, dans un film ou une série, vous voyez une victime dont la mort est récente et qui ne présente aucune trace d’examen ou de réanimation, vous êtes probablement dans un des deux cas suivants :
- le réalisateur a un très petit budget ;
- le réalisateur a eu la flemme ou n’a que très peu de sens du réalisme.
Aussi, tout médecin constatant une mort violente (par exemple en cas d’accident de voiture ou de suicide) doit prévenir la gendarmerie qui devra se déplacer pour constater la cause de la mort. Le médecin devra, dans la mesure du possible et sans que cela n’interfère avec ses tentatives de soin, ne pas altérer les preuves sur les lieux.
Enfin, un petit mot sur le délit de non-assistance à personne en danger : celui-ci n’est constaté que si une action utile aurait pu être entreprise. Si la victime est morte depuis longtemps ou d’une cause irréversible (tête séparée du corps, par exemple), ce délit n’est donc pas constitué. Toutefois, l’obligation de prévenir les secours persiste.
Une langue, ça ne s'avale pas
De temps en temps, durant les match de football, il arrive qu’un joueur perde connaissance1 pour une raison quelconque. À tous les coups, un autre joueur va alors stopper sa course folle vers le but adverse pour secourir héroïquement le joueur blessé. Il se met à côté de lui, lui ouvre la bouche et tire sa langue vers le haut afin d’être sur qu’il ne l’avale pas, lui sauvant alors la vie.
Tout ceci est une aberration.
Tout d’abord, il est impossible d’avaler sa langue, pour deux raisons très simples :
- c’est la langue qui permet d’avaler quelque chose, elle ne peut pas s’avaler elle-même ;
- et surtout, pour avaler, il faut un tonus musculaire, ce dont les victimes inconscientes sont dépourvues.
Quand une personne perd connaissance et qu’elle est sur le dos, le véritable risque est que sa langue s’affaisse et vienne bloquer son pharynx (la zone où se rejoignent la bouche et les fosses nasales, près des amygdales)2, celle-ci n’étant plus retenue par son propre tonus (le même qui vous permet de garder la tête à l’horizontale sans vous en rendre compte). Elle peut alors obstruer les voies respiratoires supérieures (souvent appelées VAS), empêchant la victime de respirer.
Mais pour empêcher cela, il y a une technique très simple et bien plus recommandée : placer la victime en position latérale de sécurité (dite PLS). Cette position consiste à mettre la victime sur le côté, un bras à l’équerre et l’autre venant sous sa tête, puis à ouvrir sa bouche.
La victime étant alors sur le côté, sa langue ne pourra alors plus obstruer ses voies aériennes. De plus, si elle se met à vomir ou qu’elle a du sang dans la bouche, le liquide en question pourra alors sortir sans problème (la bouche étant ouverte), au lieu de s’écouler dans la gorge et les poumons.
Lors d’une réanimation cardiaque, il n’est pas possible de tourner la victime sur le côté. Pour obtenir le même effet, on doit donc tirer la tête de la victime vers l’arrière lors des insufflations. Les secouristes utilisent aussi parfois une canule oro-pharyngée, un tube en plastique creux et recourbé qui va de l’ouverture de la bouche jusqu’au pharynx, permettant de laisser un passage à l’air.
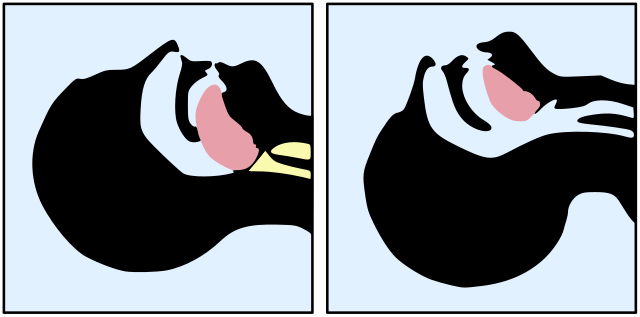
Position de la langue, à droite chez une personne consciente, à gauche chez une personne inconsciente. La langue s’affaisse vers le fond de la gorge et peut potentiellement bloquer les voies aériennes. Source.
La technique consistant à tirer la langue d’une victime est obsolète depuis très longtemps et continue néanmoins d’être plébiscitée par certains journalistes, s’extasiant devant les gestes héroïques de certaines personnes.
Formez-vous au premiers-secours. Si vous avez à sauver une vie un jour, non seulement vous aurez la classe, mais en plus vous le ferez en respectant l’état de l’art, et ça c’est encore plus classe.
La trachéotomie, crainte et adulée
Si vous avez déjà regardé une série médicale, vous avez sans doute déjà vu une de ces scènes impressionnantes où un médecin demande un kit de trachéo. Il se penche alors sur le cou de la victime, qu’il entaille avec un scalpel, et enfonce un tube par l’incision ainsi faite. La victime est sauvée.
Il n’y a pas à dire, c’est plus classe qu’une PLS. Et quand ce sont des médecins qui le font dans des salles d’anesthésie avec du matériel, ça marche fichtrement bien (la plupart du temps en tout cas). Seulement, ce geste a été un peu trop idéalisé, et les réalisateurs de séries télés le voient parfois comme la solution ultime.
Il me faut remettre les choses au point : la trachéotomie ne s’improvise pas. Même les médecins angoissent un peu à l’idée de la pratiquer, alors il est tout simplement impensable de la faire pratiquer par un profane avec un stylo Bic enfoncé dans une incision faite au couteau dans la trachée, comme on peut parfois l’entendre dans certaines histoires de survivors/survivalistes. Pour vous convaincre de la vanité d’une telle manœuvre, essayez de respirer pendant cinq minutes à travers le corps d’un stylo, tout en étant stressé. C’est tout simplement intenable.
De plus, si même les médecins ne sont pas toujours à l’aise à pratiquer un tel geste, même avec du matériel, c’est parce qu’il y a des risques inhérents au simple fait de faire un trou dans une trachée. Si celui-ci est mal fait, il y a un risque de déchirer la trachée (ce qui condamnerait la victime à la trachéotomie à vie) ou d’inciser un des vaisseaux sanguins qui passent à côté de la trachée (les artères jugulaires sont toutes proches). Dans tous les cas, une trachéotomie provoquera un saignement important, ce qui implique toujours des risques.
En somme, la trachéotomie, c’est cool quand on est médecin, au calme, avec du matériel et de l’expérience — et encore, ça reste un geste complexe — mais c’est bien plus difficile en situation d’urgence.
Les personnes fortement allergiques ont parfois un gonflement de la gorge les empêchant de respirer. Dans ce cas, la trachéotomie n’est pas d’avantage conseillée. Si une personne autour de vous présente une forte allergie à quelque chose, il est probable qu’elle ait sur elle une seringue d’adrénaline (ou épinéphrine) auto-injectable (aussi appelé Epipen, du nom d’une marque produisant de tels produits). Cette seringue (parfois appelée stylo) s’utilise en la plantant dans la cuisse de la victime. L’adrénaline atténuera alors très rapidement les symptômes de l’allergie. Il faut ensuite appeler les secours sans tarder.
Enfin, dans le cas d’un étouffement, oubliez également la trachéo : il faut pratiquer une manoeuvre de Heimlich, décrite dans cet article : L’histoire d’Henry Judah Heimlich.
Le défibrillateur n'est pas une solution miracle
Toujours dans des séries comme Urgences, quand une personne a un trouble du rythme cardiaque, voire un arrêt cardiaque, les médecins ne tardent généralement pas à utiliser un défibrillateur. Bien que le fait de le tenir à disposition relève du bon sens dans de telles circonstances, le défibrillateur ne peut résoudre tous les problèmes cardiaques. Notamment, il n’est d’aucune utilité en cas d’arrêt cardiaque.
Tout d’abord, un défibrillateur, c’est quoi ?
Il existe principalement deux types de défibrillateurs.
- Ceux utilisant des palettes, permettant des réglages fins et utilisés uniquement par des médecins.
- Ceux utilisant des électrodes collantes. C’est de ceux-ci dont nous parlerons ici. Parmi eux :
- les DSA : Défibrillateurs Semi-Automatiques ;
- les DEA : Défibrillateurs Entièrement Automatiques.
On croise parfois aussi le terme DAE (Défibrillateur Automatique Externe), ou son équivalent anglais AED (Automated External Defibrillator).
On trouve régulièrement ces défibrillateurs dans des lieux publics. Ils donnent eux-même les consignes de réanimation et tout le monde est autorisé à les utiliser en cas de nécessité.

Contrairement à ce que l’on peut parfois penser, le but d’un défibrillateur n’est pas de donner un boost au cœur, mais bien de le stopper. En effet, le rythme cardiaque est contrôlé par une partie du cœur nommée le nœud sinusal. Un rythme normal est donc appelé rythme sinusal, car contrôlé par le nœud sinusal. Lorsque celui-ci ne parvient plus à harmoniser la contraction des cellules cardiaques (appelées cardiomyocytes), on parle de trouble du rythme. Dans un tel cas de figure, un défibrillateur va tenter de stopper net le cœur afin de laisser le nœud sinusal en reprendre le contrôle, ceci en envoyant une décharge électrique de puissance variable au cœur.
Ceci ne marche donc que lorsque le cœur bat encore. Lorsque celui-ci est déjà à l’arrêt, le défibrillateur est inutile puisqu’il n’y aucun mouvement à stopper. La seule chose à faire dans ce cas, et même dans tous les cas de troubles du rythme, est de pratiquer un massage cardiaque afin que le sang continue à circuler. Ainsi, le nœud sinusal continue d’être alimenté et on lui laisse donc une chance de reprendre son travail.
Ces dispositifs ont la faculté d’analyser eux-même le rythme cardiaque d’une victime et de décider s’il est choquable, c’est à dire si un choc électrique est pertinent. Dans ce cas, un DSA demandera aux secouristes d’appuyer sur un bouton pour le délivrer, tandis qu’un DEA le délivrera tout seul après avoir prévenu les secouristes. Il leur demandera ensuite de reprendre le massage cardiaque (ou RCP, pour Réanimation Cardio-Pulmonaire).
Une victime en arrêt cardiaque a une espérance de vie qui ne dépasse guère les 5 minutes sans réanimation, tandis qu’elle peut atteindre plusieurs dizaines de minutes (voire près d’une heure dans des cas exceptionnels1) lorsque qu’une réanimation est pratiquée. Chaque minute passée sans réanimation fait perdre 10% de chances de survie à la victime2. Enfin, sachez qu’il n’y a aucun risque à entreprendre une RCP sur une victime qui n’est pas en arrêt cardiaque. Comme c’est douloureux, ça risque bien de la sortir de sa torpeur (ce qui est une bonne chose, d’ailleurs), mais vous n’avez que peu de risque de léser un organe interne. En revanche, ne pas entreprendre de RCP sur une victime qui est en arrêt a de grandes chances de l’envoyer précocement dans la rubrique nécrologique. Il arrive que l’on fracture une côte lors du massage quand on manque d’expérience, mais comparé au décès, c’est un prix tout à fait dérisoire. Donc, en cas de doute, massez (et appelez les secours) !
Enfin, si un témoin est présent, demandez-lui d’aller chercher un défibrillateur s’il y en a un à proximité. Sinon, demandez-lui de rester avec vous. Il pourra alors vous relayer quand vous serez trop fatigués.
Pour en savoir plus sur ce sujet, vous pouvez regarder la vidéo suivante, réalisée par un médecin.
-
Source : Le tube de l’été, un billet rédigé par une médecin du SAMU (Service d’Aide Médicale d’Urgence). ↩
-
Source : "Arrêt Cardiaque, 1 vie = 3 gestes", sur ameli.fr. ↩
L'alcool n'est pas l'antiseptique de choix
Tout d’abord, il me parait utile de rappeler rapidement un point de vocabulaire (sur lequel je reviendrais dans un article futur).
On distingue deux types de produits pour lutter contre les agents infectieux en surfaces :
- les désinfectants, qui sont faits pour des matériaux inertes (les sols, les instruments chirurgicaux, etc) ;
- les antiseptiques, qui agissent au contact des surfaces vivantes, c’est à dire la peau.
On trouve parfois le terme désinfectant utilisé pour un produit à appliquer sur la peau. Cela signifie que le laboratoire qui l’a conçu a considéré pour sa conception que la peau était une matière inerte. C’est par exemple le cas des gels hydro-alcooliques.
Voyons d’abord comment agit l’alcool sur la surface de la peau.
Lorsqu’il rentre en contact avec une bactérie, un effet de coagulation va avoir lieu (c’est similaire à ce qui se produit quand on fait cuire des œufs). Les bactéries vont être dénaturées et ne pourront donc plus fonctionner (imaginez que tout votre sang coagule instantanément, vous ne vous sentiriez plus très bien).
De plus, l’alcool contient une certaine quantité d’atomes d’oxygène et d’hydrogène. En rentrant en contact avec la peau, et plus précisément avec l’eau à sa surface, des liaisons entre ces atomes et ceux de l’eau (H2O, soit oxygène et hydrogène) vont se produire. Les atomes d’oxygène vont attirer à eux les électrons des atomes d’hydrogène (qui n’en ont qu’un). On appelle cela un pont hydrogène. Une sorte de maillage va alors se former entre l’eau et l’alcool, ce qui va assécher la peau. C’est pour cette raison que la peau des mains a tendance à être rêche et désagréable quand on utilise régulièrement des gels hydro-alcooliques.
Enfin, l’alcool a tendance à s’évaporer bien plus vite que l’eau. Puisqu’il y a plus d’eau dans l’alcool à 70° (30%) que dans celui à 90% (10%), celui-ci restera plus longtemps sur la peau, et il aura donc d’avantage de temps pour agir. Pour cette raison, l’alcool à 70° est plus efficace que celui à 90°. Aussi, l’alcool à 90° étant bien plus concentré, il agit plus rapidement, ce fait qu’il a tendance à faire coaguler tout la surface externe des cellules avant même de pouvoir y pénétrer. Il neutralise donc temporairement les bactéries, mais a moins de chances de les tuer, car leur membrane cellulaire coagulée les protège.
Cet effet asséchant, le fait qu’il ait tendance à piquer et qu’il soit relativement agressif pour les cellules de la peau font qu’il n’est aujourd’hui plus recommandé pour un usage sur la peau. On lui préfère donc des alternatives moins agressives, telles que la chlorhexidine, qui a aussi l’avantage de ne pas piquer (elle est donc bien mieux tolérée, notamment par les enfants).
L’alcool est toujours utilisé en médecine, mais pour désinfecter les instruments chirurgicaux. Si vous cherchez un antiseptique à usage cutané, orientez-vous plutôt vers la chlorhexidine ou la bétadine. En cas de doute ou de questionnement, n’hésitez surtout pas à demander l’avis d’un pharmacien.
Les médecins légistes ne font pas que des autopsies
Dans la plupart des séries policières, on voit souvent des médecins dits « légistes » qui sont chargés de faire les autopsies des cadavres afin de déterminer diverses choses, à commencer par les causes de leurs décès.
Petit aparté tout d’abord : les autopsies que l’on voit dans beaucoup de séries ne correspondent pas du tout à la réalité des faits. Tout d’abord, un médecin réalisant une autopsie le fera équipé d’EPI (Équipements de Protection Individuelle), ce qui inclut des gants mais aussi une blouse et une visière. Aussi, une telle opération se réalise dans une pièce dédiée, où les policiers ne pénètrent pas.
Mais les médecins légistes ont aussi d’autres fonction, moins sensationnalistes mais tout aussi — si ce n’est davantage — utiles. Le mot « légiste » vient du latin legista (« homme de loi »), venant de lex ou legis (« la loi »). Un médecin légiste est donc un médecin qui a un certain rapport aux lois.
La médecine légale est une spécialité de la médecine qui détermine les causes de lésions d’une victime, notamment les causes de décès […].
Il peut agir avec ou sans réquisition judiciaire. Une telle réquisition l’amènera notamment à pratiquer des autopsies, mais aussi à participer par exemple à des procès. Sans cette réquisition, son rôle se limitera à des constatations légales. Ils pourront par exemple constater légalement un cas de viol, constat qui sera ensuite utile à la victime pour porter plainte.
Conclusion
Cet article touche maintenant à sa fin, et je vous remercie de l’avoir lu. N’hésitez pas à poster vos remarques et critiques dans les commentaires. Je tiens à remercier pierre_24, Arius, gbdivers et A-312 pour leurs précieux retours sur la bêta de cet article. Un grand merci également à Primum Non Nocere, médecin et vidéaste, pour sa relecture critique de cet article durant sa bêta. Enfin, merci également à Holosmos pour son travail de validation.
Licence
Cet article est publié sous la licence « Creative Commons By SA 4.0 rezemika ». Son logo provient quant à lui du compte Flickr de la Croix-Rouge de Paris et est placé sous la licence « Creative Commons By NC ND 2.0 ».
Sources
Un décès, ça se déclare !
- Service-Public.fr : Déclaration de décès
- Wikipédia FR : Constat de décès
- enhommage.fr : Le certificat médical de décès
- Ooreka : Le constat de décès
La trachéotomie, crainte et adulée
- David Manise. Manuel de (sur)vie en milieu naturel. Amphora; 2016. ISBN 978-2-7576-0134-1. Premiers secours en milieu éloigné. p. 83–84.
Le défibrillateur n’est pas une solution miracle
- Youtube : PNN 10 - L’arrêt cardiaque au cinéma et à la télévision
- Ameli.fr : Arrêt Cardiaque, 1 vie = 3 gestes
- Wikipédia FR : Défibrillation
L’alcool n’est pas l’antiseptique de choix
- Quelle est la différence entre un antiseptique et un désinfectant ?
- Answers.com : Is 70 or 91 percent alcohol a better disinfectant?
- ResearchGate.net : Why is 70% ethanol used for wiping microbiological working areas?








 Je précise en passant que je sors tout ça des restes de mon TPE de première et de la page Wikipédia.
Je précise en passant que je sors tout ça des restes de mon TPE de première et de la page Wikipédia.